はじめに
高齢化率が29%を超え、超高齢社会と言われている日本。高齢者の割合が高い現代社会で注目されている言葉が「サルコペニアとフレイル」です。どちらも「老化による身体機能の衰え」というニュアンスの言葉であり、医療・介護関係者以外の方でも、一度はテレビやインターネットで見聞きしたことがあるのではないでしょうか?
サルコペニアとフレイルが注目されている理由は、要介護という超高齢社会における社会的な課題と密接な関係があるからです。要介護状態となった原因のうち、サルコペニアとフレイルが含まれる「高齢による衰弱」は13.4%を占め、さらにサルコペニアとフレイルが密接に関連する「転倒・骨折」は11.8%を占めているのです。


今回の記事では、サルコペニアとフレイルそれぞれの概要とご自身で簡単にできるチェック方法をお伝えします。
概要部分は一部堅苦しい表現になることをお許しください。
サルコペニアとは
サルコペニアは、加齢性筋肉減弱症と和訳されており、文字通り「加齢に伴い骨格筋量が減少し、筋力低下をきたす状態」です。
高齢になると筋力も筋肉の量も低下するのは当たり前に感じますが、サルコペニアではその低下の度合いが“極端”であることから、2016年に国際疾病分類第10版のコードを取得しました。これはつまり、サルコペニアが1つの「疾病」と世界的に認定されたことを意味しています。
原因
筋肉のタンパク質の合成を促進し、筋肥大を促進する成長ホルモンというホルモンは加齢により減少します。これがサルコペニアを引き起こす一因です。
筋肉はタンパク質の合成と分解を繰り返す器官なので、成長ホルモンが減少すると、タンパク質の合成が抑制され、分解のスピードの方が速くなるので筋肉の量が低下してしまいます。
このように加齢のみの影響で起こるサルコペニアを「原発性サルコペニア」と呼び、栄養(タンパク質)不足や、身体活動量の低下などの影響によるサルコペニアを「二次性サルコペニア」と呼びます。
診断
先述した通り、サルコペニアは「疾病」ですので、診断基準があります。日本で主に採用されているのは、下の図のようなアルゴリズムです。
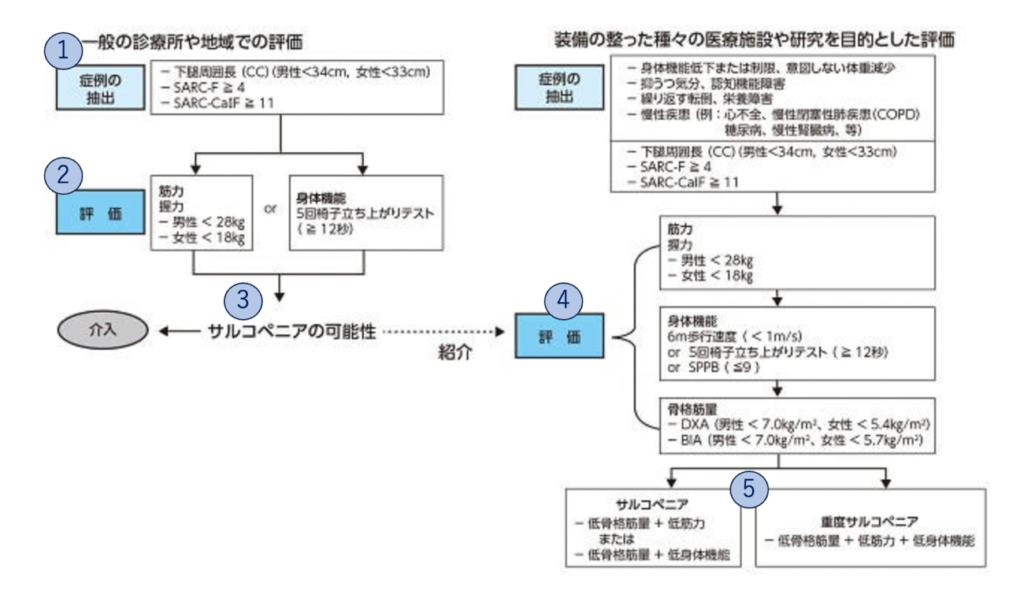
まず、①下腿周囲長(ふくらはぎの太さ)などで対象となる高齢者を選び、②握力、または5回椅子立ち上がりテスト(脚の筋力評価)を行い、筋力低下を認めた方は、③サルコペニア疑いとなり、④設備の整った施設で確定診断のための検査をすることになります。⑤筋肉量、筋力、身体機能全てが低下していた場合は「重症サルコペニア」という診断になります。
④で行われる身体機能の評価の歩行速度やSPPB*は転倒リスクと強い関連があるため、サルコペニアと診断された高齢者は転倒に対する注意が特に必要です。
*SPPBは、バランス、歩行能力、脚の筋力の成績を点数化する身体機能の評価基準です。
フレイルとは
フレイルは、海外の老年医学の分野で使用されている英語の「Frailty(フレイルティ)」が語源となっています。「Frailty」を日本語に訳すと「虚弱」を意味します。
厚生労働省の研究班の報告書では「加齢とともに心身の活力(運動機能や認知機能等)が低下し、複数の慢性疾患の併存などの影響もあり、生活機能が障害され、心身の脆弱性が出現した状態(簡単に言えば、加齢により心身が老い衰えた状態)であるが、一方で適切な介入・支援により、生活機能の維持向上が可能な状態像」と記されています。
基準
サルコペニアが「疾病」であったことに対して、フレイルは「状態」ですので、「診断」ではなく下記のような「基準」が定められています。5つの項目のうち3つ以上に当てはまるとフレイルとなります。

(参照 :J-CHS 基準)
このうち、歩行速度と握力はサルコペニアの診断基準にも採用されていることから、「サルコペニアはフレイルの1つの要素」であることがわかります。
サルコペニアはあくまで骨格筋の筋量と筋力に焦点を当てた疾病ですが、フレイルは筋力だけでなく、活動性や疲労感(精神機能)も含めた状態を示しているので、こちらの方がより大きな概念であると言えます。
自分で簡単にサルコペニア・フレイルチェック
さて、ここまでお読みいただいた方の中には「自分はどうなんだろう?」と不安に感じている方もいるかもしれません。ここからは、自分1人でできるサルコペニア・フレイルのチェック方法をお伝えします。
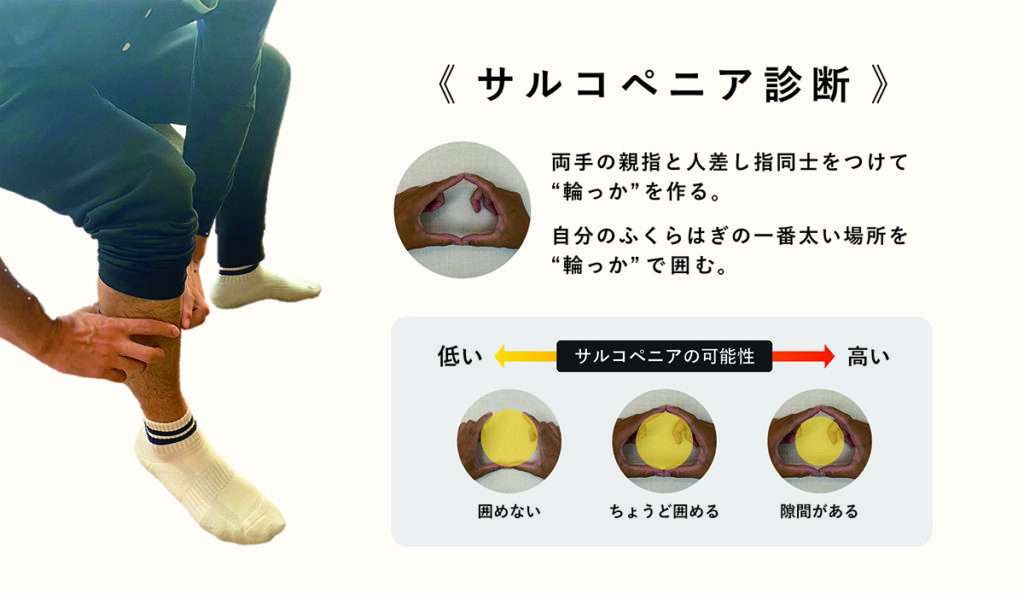
指輪っかテスト
5回立ち上がりテスト

地域資源の活用
最近では地域によって自治体や地域包括支援センターなどが、一般市民を対象に身体機能測定やフレイルチェックなどを開催しているところもあります。
そのような機会を活用するとサルコペニアの項目④で述べた歩行速度やSPPBといった専門的な評価を受けることが可能かもしれません。
実際、私が過去に勤めていた病院でもリハビリテーション科が市民向けの健康教室を開催しており、3ヶ月に1度のペースで身体機能測定会を実施していました。毎月20〜30名の方々がご参加してくださり、自分の成績とフレイルの基準などを見比べて一喜一憂して盛り上がっていました。気になる方は、お住まいの自治体などへご確認ください。
おわりに
今回は要介護状態の引き金となるサルコペニアとフレイル、それぞれの概要と基準について書かせていただきました。次回のコラムでは、『サルコペニア・フレイルに対する転倒予防策』についてお伝えする予定です。よろしくお願いします。